استخوان بافتی معدنی شده است که چهار نوع سلول در آن دیده میشود، استئوبلاستها، سلولهای پوشاننده استخوان، استئوسیتها و استئوکلاستها. استخوانها نقشهای بسیار مهمی را در بدن ایفا میکنند، مانند حرکت، حمایت و محافظت از بافتهای نرم، ذخیره کلسیم و فسفات و در نهایت، در بر گرفتن مغز استخوان. بافت استخوان بسیار پویاست، یعنی به طور مداوم توسط استئوکلاستها بازجذب میشود و سپس به وسیله استئوبلاستها دوباره ساخته میشود. شواهد نشان دادهاند که استئوسیتها به عنوان حسگرهای مکانیکی و سازماندهندگان این پروسه ترمیمی نقش دارند. در این مطلب از مجله فرادرس یاد میگیریم که بافت استخوان چیست و به سراغ اجزای آن میرویم. مغز استخوان و انوع بافت استخوانی، استخوان فشرده و اسفنجی، را بررسی میکنیم و در نهایت به هورمونهای تاثیرگذار روی بافت استخوانی میپردازیم.

بافت استخوان چیست؟
بافت استخوان از دو نوع استخوان فشرده و اسفنجی تشکیل شده است. این بافت را استئوبلاستها میسازند و استئوکلاستها تجزیه میکنند تا استخوان بازآرایی شود. به جز این سلولها، استئوسیتها و سلولهای پوشاننده استخوان نیز از انوع سلولهای استخوانی هستند. بافت استخوان از سلولهای استخوانی و ماتریکس استخوان ساخته شده است که در ادامه این مطلب از مجله فرادرس تمام این اجزا را با دقت بررسی خواهیم کرد.
بافت استخوان علاوه بر حرکت بدن، مسئول محافظت از بافتهای نرم، ذخیره کلسیم و فسفات و همچنین محل قرارگیری مغز استخوان است.
سلولهای بافت استخوانی
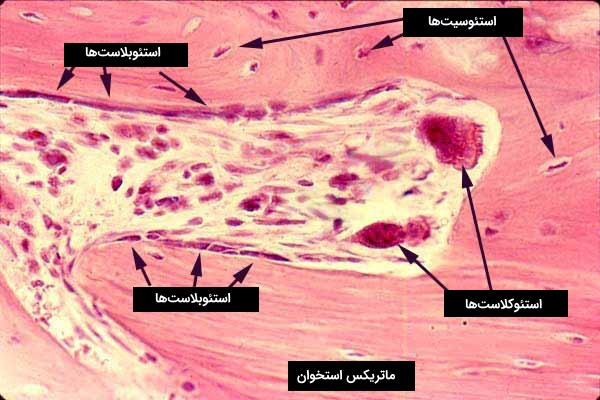
در بافت استخوانی چهار نوع سلول دیده میشوند، استئوبلاستها، سلولهای پوشاننده استخوان، استئوکلاستها و استئوسیتها. در ادامه به بررسی ساختار و فعالیتهای هر کدام از این سلولها میپردازیم.
استئوبلاستها
«استئوبلاستها» (Osteoblasts) سلولهایی مکعبی شکل هستند که در طول سطح استخوان وجود دارند. این دسته از سلولها ۴ الی ۶ درصد از کل سلولهای استخوانی را تشکیل میدهند. استئوبلاستها بیشتر به خاطر عملکرد استخوانسازیشان شناخته میشوند. این سلولها ویژگیهای مورفولوژیک سلولهای سنتزکننده پروتئین را دارند. اما این ویژگیها چیست؟
استئوبلاستها، به عنوان سلولهای قطبی شده، استئوئید را به سمت ماتریکس استخوان ترشح میکنند.
منشا این سلولها به «سلولهای بنیادی مزانشیمی» (Mesenchymal Stem Cells | MSC) برمیگردد. از این سلولهای بنیادی، سلولهای «استئوپروژنیتور» (Osteoprogenitor) ساخته میشوند که توانایی تمایز یافتن و تولید استئوبلاستها و کندروسیتها را دارند. این سلولها برای طی کردن مسیر تمایز نیاز به بیان ژنهای خاصی دارند که مراحل تمایز را قدم به قدم پیش میبرند. از جمله محصولات این ژنها میتوان به موارد زیر اشاره کرد.
- پروتئینهای مورفولوژیک استخوان (Bone morphogenetic proteins | BMPs)
- پروتئینهای مسیر سیگنالینک «Wingless» یا (Wnt)
بیان ژنهای زیادی برای تمایز استئوبلاستها ضروری است. ژن Runx2 اصلیترین ژن این مسیر تمایز است. تحقیقات نشان دادهاند که در موشهایی که این ژن را نداشتند، استئوبلاستها ساخته نشدند.
سرنوشت استئوبلاستهای بالغ در بافت استخوان چیست؟
استئوبلاستهای بالغ به صورت تک لایه مکعبی شکل که دارای RER و جسم گلژی گسترده هستند، قابل مشاهدهاند. بعضی از این استئوبلاستها پروسههای سیتوپلاسمی را در جهت ساخت ماتریکس استخوان و رسیدن به فرآیندهای استئوسیتی از خود نشان میدهند. در این مرحله، استئوبلاستهای بالغ سه سرنوشت پیش روی خود دارند.
- دچار آپوپتوز شوند.
- تبدیل به استئوسیتها شوند.
- تبدیل به سلولهای پوشاننده استخوان شوند.
سلول های پوشاننده استخوان
«سلولهای پوشاننده استخوان» (Bone Lining Cells)ُ استئوبلاستهای مسطح غیرفعالی هستند که سطح استخوان را میپوشانند. سطح استخوان چطور تعریف میشود؟
نقطهای که نه استخوان از بین میرود و نه استخوانسازی رخ میدهد.
سیتوپلاسم این سلولها در امتداد سطح استخوان گسترش یافتهاند و اندامکهای سلولی کمی مانند شبکه آندوپلاسمی زبر و جسم گلژی در آنها دیده میشود. فعالیت ترشحی سلولهای استخوان به شرایط فیزیولوژیکی استخوان بستگی دارد، به طوری که این سلولها میتوانند فعالیت ترشحیشان را بازیابی کنند، افزایش سایز و ظاهر مکعبی شکل داشته باشند.
فعالیت این دسته از سلولها کاملا شناسایی نشده است، اما ثابت شده است که از ارتباط مستقیم استئوکلاستها و ماتریکس استخوان، هنگامی که استخوان نباید تحلیل برود، جلوگیری میکنند. همچنین در تمایز استئوکلاستها نیز نقش دارند.
استئوکلاستها
استئوکلاستها سلولهایی چندهستهای هستند که از گروهی از سلولهای بنیادی به نام «سلولهای بنیادی خونساز» (Hematopoietic Stem Cell) تحت تاثیر فاکتورهای متعددی ساخته میشوند. این سلولهای بنیادی تک هستهای هستند.
استئوکلاستها در آن سطحی از استخوان دیده میشوند که دستخوش بازجذب شده است. در چنین سطحهایی استئوکلاستها در فرورفتگیهای کم عمقی به نام «Resorption Bays» دیده میشوند. سطح پایینیِ این سلولها به دلیل فرورفتگیهای غشای سلولی مثل انگشت دیده میشود، به این سطح از سلول نیز «Ruffled Border» میگویند. این بخش سلول با سطح بازجذب در تماس است.
وظایف استئوکلاستها در بافت استخوان چیست؟
«استئوکلاستها» (Osteoclasts) سلولهای استخوانی پیر یا آسیبدیده را با آزادسازی آنزیمهایی از بین میبرند. آنها برای استئوبلاستها فضایی را مهیا میکنند که بتوانند بافت استخوانی تازه را در محلی بسازند که نیاز به رشد یا ترمیم دارد. فعالیت استئوکلاستها در جهت نگهداری و حفظ، تعمیر و بازآرایی استخوانهای مهرهداران ضروری است.
این سلولها با ترشح اسید و «کلاژناز» (Collagenase)، ترکیب پروتئین هیدراته شده و مواد معدنی را تجزیه و هضم میکنند. به این فرآیند «تحلیل استخوان» (Bone Resorption) گفته میشود که به تنظیم سطح کلسیم خون نیز کمک میکند.
بازجذب ماتریکس استخوان توسط استئوکلاستها دو مرحله دارد.
- تجزیه مواد غیر آلی
- هضم اجزا آلی ماتریکس استخوان
فعالیتهای استئوکلاستها توسط هورمونها و «سیتوکینها» (Cytokines) کنترل میشوند. برای مثال «کلسیتونین» (Calcitonin)، یکی از هورمونهای غده تیروئید، فعالیت این سلولها را سرکوب میکند.

استئوسیتها
«استئوسیتها» (Osteocytes) که ۹۰ الی ۹۵ درصد کل سلولهای استخوانی را تشکیل میدهند، فراوانترین سلولها هستند که بالاترین طول عمر را هم دارند. این سلولها تا ۲۵ سال عمر میکنند. بر خلاف استئوبلاستها و استئوکلاستها که با فعالیتهایشان یعنی استخوانسازی و تخریب استخوان تعریف شدهاند، استئوسیتها به خاطر مورفولوژی و جایگاهشان شناخته شدهاند.
جایگاه استئوسیتها درون لاکونا است که با ماتریکس سلولی احاطه شده است. این سلولها ظاهری ستارهشکل (Dendritic) دارند. مورفولوژی استئوسیتها با توجه به نوع استخوان، متفاوت است. مثلا استئوسیتهای استخوان اسفنجی گردتر از استئوسیتهای استخوان متراکم هستند که ظاهری کشیدهتر دارند.
این سلولها حاصل تمایز استئوبلاستها از سلولهای بنیادی مزانشیمی هستند. این پروسه، چهار مرحله دارد.
- استئوئید-استئوسیت (Osteoid-Osteocyte)
- پریاستئوسیت (Pre-Osteocyte)
- استئوسیت جوان (Young Osteocyte)
- استئوسیت بالغ (Mature Osteocyte)
در انتهای چرخه شکلگیری استخوان، تودهای از استئوبلاستها تبدیل به استئوسیتهایی میشوند که با ماتریکس استخوان ادغام شدهاند. این پروسه با تغییرات مورفولوژیکی و فراساختاری همراه است. مانند:
- کاهش اندازه استئوبلاست گرد
- کاهش تعداد اندامکهای سلولی از جمله شبکه آندوپلاسمی زبر و جسم گلژی
- افزایش نسبت اندازه هسته به سیتوپلاسم
دو مورد آخر منجر به کاهش میزان سنتز پروتئین و ترشح میشوند.
بالاتر گفتیم که استئوسیتها درون لاکوناها قرار دارند اما واکنشهای سیتوپلاسمی آنها از تونلهای باریکی عبور میکنند که «کاناکولی» نام دارند. به این ترتیب، سیستمی را تشکیل میدهند که به آن «لاکونا-کاناکولی» (Lacunar-canalicular System | LCS) گفته میشود.
وظایف استئوسیتها در بافت استخوان چیست؟
استئوسیتها نقش اساسی و مرکزی در تنظیم ماهیت پویای استخوان در تمام عملکردهای متنوع آن دارند. آنها فاکتورهای محلولی را تولید می کنند که به تنظیم دو مورد میپردازند.
- شروع تشکیل استخوان
- شروع تحلیل استخوان
استئوسیتها رسوب مواد معدنی و شیمیایی در سطح ماتریکس استخوان را نیز تنظیم میکنند. همچنین به عنوان سلولهای اندوکرین ایفای نقش کرده و فاکتورهایی را میسازند که دستگاههای دیگر مثل کلیه را هدف قرار میدهند تا انتقال فسفات تنظیم شود. اگر میخواهید آشنایی بهتر و بیشتری با بافتشناسی داشته باشید، میتوانید از فیلم آموزش هیستولوژی و پاتولوژی پایه فرادرس استفاده کنید که لینک آن در ادامه آورده شده است.
ماتریکس خارج سلولی بافت استخوان چیست؟
استخوان از نمکهای غیرآلی و ماتریکس آلی تشکیل شده است. ماتریکس آلی شامل:
- پروتئینهای کلاژنی (Collagenous Proteins): نود درصد ماتریکس آلی را تشکیل میدهند و بیشتر کلاژن نوع ۱ را در این ساختار میبینیم.
- پروتئینهای غیرکلاژنی (Noncollagenous Proteins): این بخش را «استئوکلسین» (Osteocalcin)، «استئونکتین» (Osteonectin)، «استئوپونتین» (Osteopontin)، «فیبرونکتین» (Fibronectin) و «سیالوپروتئین II استخوان» (Bone Sialoprotein II)، «پروتئینهای مورفوژنتیک استخوان» (Bone morphogenetic proteins | BMPs) و فاکتورهای رشد، تشکیل میدهند.
- پروتئوگلیکانهای کوچک غنی از لوسین (Small Leucine-Rich Proteoglycans): شامل «دکورین» (Decorin)، «بیگلیکان» (Biglycan)، «لومیکان» (Lumican)، «استئوآدرین» (Osteoaderin) و «پروتئینهای سریک» (Seric Proteins)

مواد غیرآلی استخوان بیشتر شامل یونهای فسفات و کلسیم است. با این حال میزان قابل توجهی بیکربنات، سدیم، پتاسیم، سیترات، منیزیم، کربونات، فلئوریت، روی، باریوم و استرانسیوم در این ماتریکس وجود دارند. یونهای کلسیم و فسفات گرد هم میآیند تا بلورهای هیدروکسی آپاتیت را تشکیل دهند که با فرمول شیمیایی نشان داده میشوند. کلاژن همراه با پروتئینهای غیر کلاژنی ماتریکس، داربستی برای رسوب هیدروکسی آپاتیت میسازند. این ساختار مسئول مقاومت و سفت بودن بافت استخوان است.
ماتریکس استخوان یک چهارچوب پیچیده و سازمان داده شده را تشکیل میدهد که ضمن ایجاد یک پشتیبانی مکانیکی، نقشی کلیدی در هومئوستازی استخوان ایفا میکند. ماتریکس استخوان میتواند مولکولهای متنوعی آزاد کند که در فعالیت سلولهای استخوانی نقش دارند، در نتیجه در بازسازی استخوان مشارکت دارد.
پروتئینهای ماتریکس برای جلوگیری از شکستگی استخوان اهمیت فراوانی دارند. مثلا کلاژن نقش بسیار مهمی را در ساختار و فعالیت بافت استخوان ایفا میکند. اگر تمایل دارید تا با ساختار کلاژن بیشتر آشنا شوید، انواع آن را بشناسید و بدانید که چه مواد غذایی باعث افزایش کلاژن میشوند، توصیه میکنیم مطلب «کلاژن چیست؟ — به زبان ساده» از مجله فرادرس را بخوانید.
در غلظت پروتئینهای استخوان با توجه به سن، مواد مغذی، بیماری، درمانهای ضد پوکی استخوان تغییراتی به وجود میآید. این موضوع میتواند باعث تغییر شکل و شکستگی استخوان بشود.
سنتز ماتریکس استخوان
هنگام معرفی استئوبلاستها گفتیم که این سلولها ماتریکس استخوان را میسازند، اما روش ساخت ماتریکس بافت استخوان چیست؟
سنتز ماتریکس استخوان توسط استئوبلاستها در دو مرحله انجام میشود.
- رسوب ماتریکس آلی : در قدم اول استئوبلاستها پروتئینهای زیر را ترشح میکنند و ماتریکس آلی را میسازند.
- پروتئینهای «کلاژن»، به خصوص کلاژن نوع ۱
- پروتئینهای غیر کلاژنی مثل «OCN» ،«Osteonectin» ،«BSP II» و «Osteopontin»
- پروتئوگلیکان شامل «Decorin» و «Biglycan»
- معدنی شدن (Mineralization): مینرالیزیسیون ماتریکس آلی دو مرحله دارد.
- فاز وزیکولی: فاز وزیکولی زمانی رخ میدهد که وزیکولهایی با اندازههای مختلف (۳۰ تا۲۰۰ نانومتر) که «وزیکولها ماتریکس» نامیده میشوند، از بخش خاصی از غشا استئوبلاستها خارج شده و وارد ماتریکس تازه شکل گرفته استخوان میشوند. بعد به پروتئوگلیکانها و دیگر مواد آلی متصل میشوند. سپس رشتهای از اتفاقات شروع میشوند تا به فاز فیبری برسند.
- فاز فیبری: فاز فیبریلار زمانی اتفاق می افتد که فوق اشباع شدن یونهای کلسیم و فسفات در داخل وزیکولهای ماتریکس باعث پاره شدن این ساختارها می شود و کریستالهای هیدروکسی آپاتیت در ماتریکس اطراف پخش میشوند.
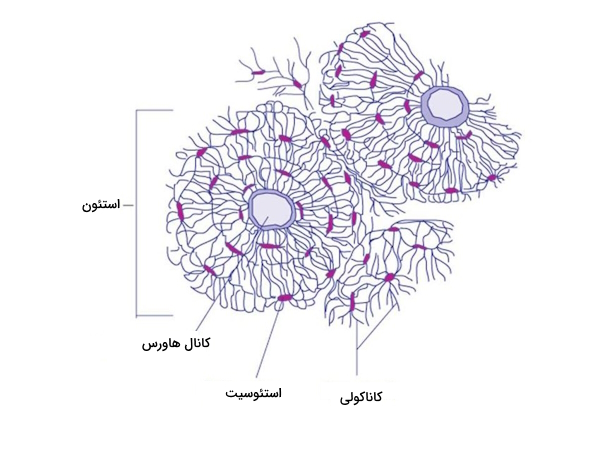
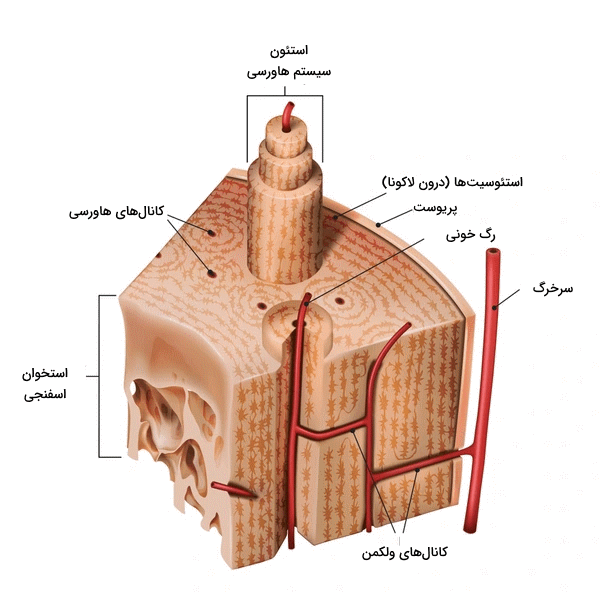
استئونها و سیستمهای هاورسی
«کانالهای هاورسی» (Haversian Canal) که گاهی به آنها «کانالهای هاورس»، «کانالهای استخوانی» و «کانالهای مرکزی» نیز میگویند، مجموعهای از لولههای میکروسکوپی در داخلیترین ناحیه استخوانهای فشرده هستند. این کانالها شرایط عبور رگهای خونی و عصبها را برای تغذیه استئوسیتها فراهم میکنند.
ساختار
از هر کانال هاورسی یک الی دو مویرگ و تعداد زیادی فیبر عصبی رد میشود. کانالها توسط حلقههای متحدالمرکزی به نام «تیغک» (Lamellae) با قطری در حدود ۵۰ میکرومتر تشکیل شدهاند. کانال هاورسی توسط رگهای خونی و سلولهای عصبی احاطه شده است که از استخوان میگذرند تا از طریق راههای ارتباطی به نام «کاناکولی» (Canaliculi) به استئوسیتها برسند. این آرایش منحصر به فرد برای رسوبات نمکهای معدنی مفید است که به بافت استخوان استحکام میبخشند.
کانالهای هاورس در داخل استئونها قرار دارند که به طور معمول در امتداد محور طولی استخوان، موازی با سطح، قرار دارند. کانالها و تیغکهای احاطه کننده، واحدهای عملکردی را شکل میدهند که به آنها «سیستم هاورسی» (Haversian System) یا «استئون» (Osteon) گفته میشود.
لاکونا
در بافت شناسی، یک «لاکونا» (Lacuna) فضای کوچکی است که یک استئوسیت (در بافت استخوان) یا یک کندروسیت (در غضروف) در آن قرار دارد. به همین دلیل ساختار لاکونا را در دو بخش استخوان و غضروف بررسی خواهیم کرد.
استخوان
لاکوناها بین تیغکها جایگیری شده و توسط تعدادی فضاهای کشیده و دوک مانند شکل گرفتهاند. لاکوناها توسط کانالهای کوچکی به نام «کاناکولی» به یکدیگر متصل میشوند. هیچ وقت درون یک لاکونا بیش از یک سلول استئوسیت نمیبینیم.
غضروف
کندروسیتها یا سلول های غضروفی درون حفرههایی در ماتریکس قرار دارند که به آنها «لاکوناهای غضروفی» (Cartilage Lacunae) میگویند. هر لاکونا توسط یک سلول اشغال شده است اما در هنگام تقسیم سلولی ممکن است درون هر لاکونا دو، چهار یا هشت سلول دیده شود.
انواع بافت استخوان چیست؟
دو نوع بافت استخوانی وجود دارد، فشرده و اسفنجی. این دو، از نظر چگالی یا میزان فشردگی بافت با یکدیگر فرق دارند. در بررسی سلولهای استخوانی، فهمیدیم که استئوبلاستها استخوان را میسازند و استئوکلاستها آن را بازجذب میکنند و یا کلا استخوان را از بین میبرند. موازنهای از عملکردهای این دو سلول، بافت استخوان را حفظ میکند.
استخوان فشرده یا متراکم
لایه خارجی سخت استخوانها را «استخوان کورتیکال» (Cortical Bone) میگویند. به این بخش به خاطر چگالی بیشتری که نسبت به استخوان اسفنجی دارد، «استخوان فشرده» (Compact Bone) نیز میگویند. ظاهر سفید، صاف و جامدی که از استخوان میشناسیم به خاطر بخش کورتیکال است. استخوان فشرده ۸۰ درصد از کل توده استخوانی اسکلت انسان بالغ را تشکیل می دهد.
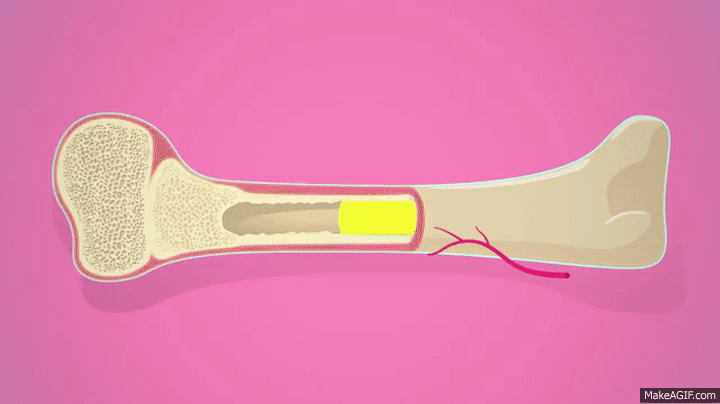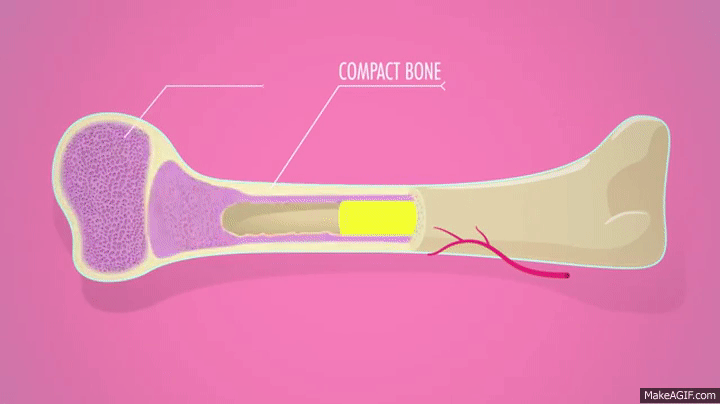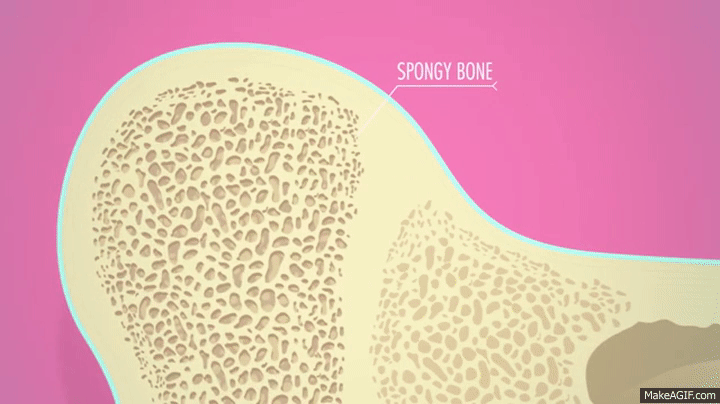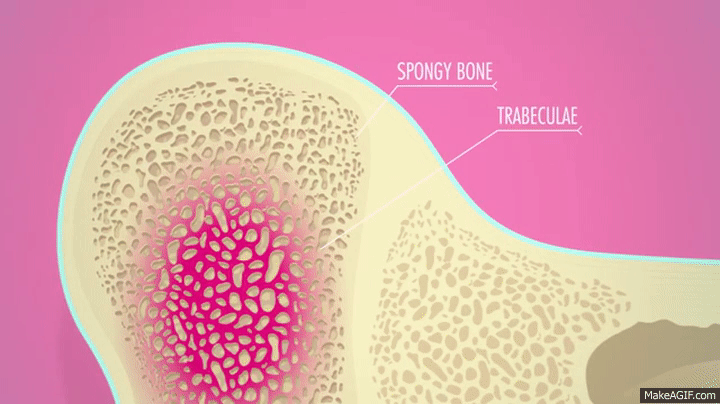
استخوان کورتیکال وظایف اصلی استخوان، یعنی پشتیبانی کل بدن، محافظت از ارگانها، فراهم کردن اهرمهایی برای حرکت، ذخیره و آزادسازی عناصر شیمیایی (بیشتر کلسیم) را تسهیل میکند. «استخوان فشرده» دارای ستونهای میکروسکوپی است که با فاصله کمی از یکدیگر قرار گرفتهاند و هر کدام از آنها «استئون» (Osteon) یا «سیستم هاورس» نام دارند.
استئون از یک کانال مرکزی به نام «کانال استخوانی» یا «کانال هاورسی» (Osteonic (Haversian) Canal) احاطه شده با حلقههای متحدالمرکز از جنس ماتریکس، ساخته شده است. سلولهای استخوانی (استئوسیتها) در فضایی به نام «لاکونا»، در فاصله بین حلقههای ماتریکس، جایگیری کردهاند. کانالهای کوچکی (کاناکولی) از لاکونا مسیری در شعاع استخوان به سمت کانال هاورسی میسازند.
در استخوان فشرده، سیستمهای هاورسی با فاصله خیلی کمی کنار یکدیگر قرار گرفتند تا این توده جامد که ما به عنوان ظاهر استخوان میشناسیم را بسازند. کانالهای استخوانی حاوی رگهای خونی هستند که به طور موازی با محور طولی استخوان حرکت میکنند. استئونها توسط «کانالهای ولکمن» (Volkmann’s canals) به هم راه پیدا میکنند.
سطح خارجی استخوان کورتیکال توسط «پریوست» (Periosteum) و حفرههای میانی استخوان به وسیله «اندوست» (Endosteum) پوشیده شده است. اندوست مرز بین استخوان فشرده و استخوان اسفنجی است.
استخوان اسفنجی
«استخوان اسفنجی» (Spongy Bone | Cancellous Bone | Trabecular Bone) بخش داخلی استخوان اسکلتی است. این بخش، شبکهای متخلخل از سلولها است که خاصیت مواد بایوفوم را دارد. استخوان اسفنجی نسبت سطح به حجم بالاتری نسبت به استخوان فشرده دارد، اما چگالی آن کمتر است. به همین دلیل ضعیفتر و قابل انعطافتر است.
بالاتر بودن میزان سطح در دسترس، این بخش استخوان را برای فعالیتهای متابولیسمی مثل تبادل یون کلسیم، مناسب کرده است. استخوان اسفنجی پر از رگ و گاهی دارای مغز قرمز استخوان است که فرآیند «خونسازی» (Hematopoiesis) یعنی ساختن سلولهای خونی، در آن رخ میدهد.
واحد اولیه استخوان اسفنجی از نظر آناتومی و فعالیت، «تورتیغه» یا «ترابکولا» (Trabecula) است. ساختار نازکی از استئوبلاستها که با اندوستئوم پوشیده شدهاند، شبکهای نامنظم از فضاها را میسازد که به عنوان ترابکولاها شناخته میشوند. در این فضاها، مغز قرمز استخوان و سلولهای بنیادی خونساز قابل مشاهده هستند. سلولهای بنیادی خونساز، پلاکتها، گلبولهای قرمز و گلبولهای سفید را میسازند.

استخوانهای اسفنجی را کجا میبینیم؟
به طور معمول در انتهای استخوانهای بلند، نزدیک مفاصل و در قسمت داخلی مهره ها دیده میشود. استخوان اسفنجی حدود ۲۰ درصد از کل توده استخوانی را تشکیل میدهد اما سطح آن ده برابر استخوان فشرده است.
یادگیری بافت شناسی با فرادرس
دستگاههای بدن جانداران مختلف از بافتهای گوناگونی تشکیل شده است. شناخت بافت بدن انسان در زمینههای مختلف علوم پایه تا پزشکی اهمیت فراوانی دارد. بدن انسان از چهار بافت پیوندی، پوششی، ماهیچهای و عصبی تشکیل شده است. ما در این مطلب از مجله فرادرس به سراغ این موضوع رفتیم که بافت استخوان چیست؟ اما این بافت جزو کدام یک از چهار بافت اصلی بدن انسان است؟
بافت استخوان، یکی از انواع بافت پیوندی است. برای آشنایی با هر یک از این بافتها و شناخت جزئیات مربوط به هر کدام، فرادرس فیلمهای آموزشی متنوعی را تهیه کرده است.
فیلمهای آموزشی مختلف علوم زیستی و پزشکی توسط فرادرس برای علاقهمندان و دانشجویان تهیه شده است. در صورتی که مایل هستید تا با دورههای دیگر فرادرس آشنا شوید به شما مشاهده صفحه مجموعه فیلمهای آموزش علوم زیستی و پزشکی فرادرس را توصیه میکنیم.
مغز استخوان و نقش آن
مغز استخوان بافتی نرم و ژلاتینی است که داخل «حفرههای مدولاری» (Medullary Cavities) یا مرکز استخوانها را پر میکند. دو نوع مغز استخوان وجود دارد. مغز استخوان قرمز که به عنوان «بافت میلوئید» (Myeloid Tissue) نیز شناخته میشود و مغز زرد استخوان که به آن «بافت چربی» (Fatty Tissue) هم میگویند.
مغز قرمز استخوان
این بخش تمام سلولهای خونی، پلاکتها و حدود ۶۰ الی ۷۰ درصد از لنفوسیتهای یک انسان بالغ را میسازد. باقی لنفوسیتها در این بخش تولید میشوند اما در بافتهای لنفاوی مثل تیموس، طحال و غدد لنفاوی بالغ میشوند. مغز قرمز استخوان برای تخریب گلبولهای قرمز مسن با کبد و طحال همکاری میکند.
مغز زرد استخوان
این بخش بیشتر ذخیرهکننده چربی است. مغز زرد استخوان به تامین تغذیه و حفظ محیط مناسب برای فعالیتهای استخوان کمک میکند. اما تحت شرایط خاصی مثل از دست دادن شدید خون یا در حین تب، این قسمت به مغز قرمز استخوان تبدیل میشود.
مغز زرد استخوان بیشتر در حفره مرکزی استخوانهای دراز دیده میشود و به طور معمول توسط لایهای از مغز قرمز استخوان با ترابکولاهای بلند در یک چارچوب مشبک اسفنجمانند احاطه شده است.

نقش مغز استخوان در بافت استخوان چیست؟
همانطور که اشاره کردیم بیشتر گلبولهای سفید، پلاکتها و اکثر گلبولهای قرمز در مغز قرمز استخوان ساخته میشوند. مغز زرد استخوان نیز چربی، غضروف و استخوان را تولید میکند.
طول عمر گلبولهای سفید از چند ساعت تا چند روز است. پلاکتها حدود ۱۰ روز و گلبولهای قرمز در حدود ۱۲۰ روز عمر میکنند. بنابراین نیاز است که مغز استخوان به طور مداوم این سلولها را جایگزین کند.
برخی شرایط ممکن است باعث تولید بیشتر سلولهای خونی شوند.
- میزان اکسیژن بافتهای بدن کم باشد.
- طی اتفاقی بدن خون از دست بدهد.
- بدن دچار کم خونی باشد.
- تعداد گلبولهای قرمز کاهش یابد.
اگر این اتفاقات رخ دهد، کلیهها «اریتروپویتین» (Erythropoietin) را تولید و آزاد می کنند. اریتروپویتین هورمونی است که مغز استخوان را برای افزایش تولید گلبول های قرمز تحریک می کند.
مغز استخوان در پاسخ به عفونت گلبولهای سفید بیشتری تولید میکند و در مواجه با خونریزی دست به افزایش تولید پلاکتها میزند.
سد مغز استخوان (Bone marrow barrier)
رگهای خونی مغز استخوان دارای سدی هستند که جلوی خروج سلولهای خونی نابالغ را از مغز استخوان میگیرد. فقط سلولهای خونی بالغ که پروتئینهای غشایی خاصی مانند «آکوآپورین» (Aquaporin) و «گلیکوپورین» (Glycophorin) دارند، میتوانند از این سد عبور کنند. این پروتئینها به «اندوتلیوم» (Endothelium) رگهای خونی وصل میشوند تا سلول بتواند از دیواره رگ رد بشود. البته سلولهای بنیادی خونساز قادر به عبور از این سد، هستند.
سلولهای بنیادی مغز استخوان
مغز استخوان دارای دو نوع سلول بنیادی است.
- سلولهای بنیادی مزانشیمی (Mesenchymal)
- سلولهای بنیادی خونساز (Hematopoietic)
مغز قرمز استخوان از یک بافت فیبری ظریف با رگهای فراوان تشکیل شده است که حاوی سلولهای بنیادی خونساز است. مغز زرد استخوان حاوی سلولهای بنیادی مزانشیمی یا «سلولهای استرومایی مغز استخوان» (Marrow Stromal Cells) است. این سلولها چربی، غضروف و استخوان میسازند.
سلولهای بنیادی، سلولهای نابالغی هستند که میتوانند به انواع مختلفی از سلولها تبدیل شوند. اما انواع سلولهای تولید شده توسط مغز قرمز در بافت استخوان چیست؟
سلولهای بنیادی خونساز دو دسته از سلولها را در مغز استخوان افزایش میدهند، میلوئیدها و لنفوئیدها. این دو شامل مونوسیتها، ماکروفاژها، نوتروفیلها، بازوفیلها، ائوزینوفیلها، اریتروسیتها، سلولهای دندریتیک، مگاکاریوسیتها، پلاکتها، گلبولهای T و B و در نهایت، سلولهای کشندهی طبیعی (Natural Killer | NK) است.
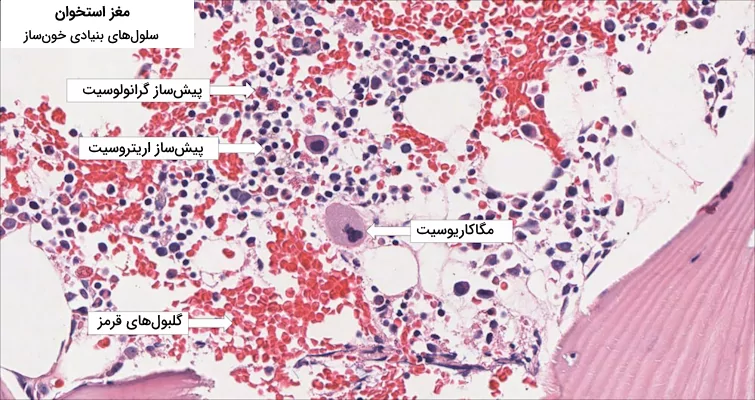
انواع مختلف سلولهای بنیادی خونساز از نظر ظرفیت و قدرت بازسازی متفاوت هستند. بسته به اینکه چند نوع سلول می توانند ایجاد کنند، می توانند «Multipotent» ،«Oligopotent» یا «Unipotent» باشند. سلولهای بنیادی خونساز پر توان دارای خواص نوسازی و تمایز هستند. آنها میتوانند سلولهای دیگری مشابه خودشان بسازند و یک یا چند زیر مجموعه از سلولهای بالغ بیشتری تولید کنند.
فرآیند تولید سلولهای خونی تمایز یافته از سلولهای بنیادی پر توان، «خونسازی» (Hematopoiesis) نام دارد. همین نوع از سلولهای بنیادی هستند که در پیوند مغز استخوان، مورد نیاز هستند.
سلولهای بنیادی پیوسته تقسیم میشوند و سلولهای جدید را میسازند. بعضی از این سلولهای نو، بنیادی باقی میمانند اما بقیه مراحل بالغ شدن را به عنوان سلولهای پیشساز یا بلست (Precursor or Blast Cells) طی میکنند تا تبدیل به سلولهای خونی بالغ و فرم گرفته، بشوند. سلولهای بنیادی به سرعت تقسیم میشوند و روزانه میلیونها سلول خونی میسازند.
سلولهای بنیادی خونساز در مغز قرمز استخوان میتوانند تقسیم شده و به سه نوع سلول خونی تبدیل شوند که عملکردهای متفاوتی دارند.
- گلبولهای قرمز یا ارتروسیتها (Erythrocytes): اکسیژن را در بدن جا به جا میکنند.
- گلبولهای سفید یا لکوسیتها (Leukocytes): به مبارزه با عفونت و بیماریها کمک میکنند. گلبولهای سفید شامل لنفوسیتها (اساس دستگاه ایمنی را میسازند) و سلولهای میلوئید (گرانولوسیتها، نوتروفیلها، مونوسیتها، ائوزونوفیلها وبازوفیلها) هستند.
- پلاکتها یا ترومبوسیتها (Thrombocytes): به انعقاد خون پس از جراحت، کمک میکنند. پلاکتها قطعاتی از سیتوپلاسم مگاکاریوسیتها هستند که نوع دیگری از سلولهای مغز استخوان هستند.

سلولهای بنیادی مزانشیمی در حفره مغز استخوان حضور دارند و از تمایزشان سلولهای استرومایی متفاوتی تولید میشود.
- کندروسیتها (Chondrocytes): غضروفساز هستند.
- استئوبلاستها: استخوان را شکل میدهند.
- استئوکلاستها
- آدیپوسیتها (Adipocytes): بافت آدیپوز (بافت چربی) را میسازد.
- میوسیتها (Myocytes): ماهیچهها را میسازند.
- ماکروفاژها (Macrophages)
- سلولهای اندوتلیال (Endothelial Cells)
- فیبرولاستها (Fibroblasts)
سلامت و استحکام استخوانها
ژنها و محیط، هر دو میتوانند روی سلامت استخوان اثر بگذارند.بعضی از موارد مربوط به سلامت استخوان مانند اندازه و شکل اسکلت، بیشتر توسط ژنها تعیین میشوند. عوامل خارجی مانند رژیم غذایی و فعالیت فیزیکی نیز بر سلامت استخوان اثر میگذارند و میتوانند آنها را تغییر دهند.
رشد استخوانها (پاسخی به فشارهای مکانیکی) و نقش آنها به عنوان مراکز ذخیره مواد معدنی تحت تاثیر فعالیت تعدادی از هورمونهایی است که خارج از استخوانها تولید شدهاند. این هورمونها با فاکتورهای تنظیمکننده محیطی همکاری میکنند. هورمونهای سیستمیک (هورمونهایی که به صورت دارو برای رفع کمبود بدن، مصرف میشوند.) که روی تامین کلسیم و فسفر و همچنین تشکیل و تجزیه استخوان اثرگذار هستند، در جدول زیر آورده شدهاند.
| هورمونهای تنظیمکننده کلسیم | هورمون پاراتیروئید |
| کلسیتریول | |
| کلسیتونین | |
| هورمونهای جنسی | استروژن |
| تستسترون | |
| دیگر انواع هورمونهای سیستمیک | هورمون رشد/ فاکتور رشد شبهانسولین |
| هورمون تیروئیدی | |
| کورتیزول |
این سیستم پیچیده تنظیمی هورمونها به کلسیم و فسفات خون، واکنش نشان میدهد و روی استخوان و اندامهای دیگری مثل کلیه و روده اثر میگذارند. در شرایط عادی، تنها بخشی از کلسیم غذا جذب می شود و مقداری کلسیم به لوله گوارش ترشح می شود، به طوری که مقدار خالص کلسیمی که به طور معمول وارد بدن می شود، تنها نسبت کمی از کلسیم رژیم غذایی است. در جوانان سالم کلسیم در تعادل است، یعنی میزان دریافت کلسیم با مقدار دفع آن برابر است.
استخوانها به طور پیوسته بازآرایی میشوند، اما میزان تجزیه و ساخت آنها برابر است. کلیه همیشه در حال فیلتر کردن خون است. کلسیم نیز در کلیه جذب میشود اما سلولهای کلیه آن را به خون برمیگردانند. زمانی که میزان تامین کلسیم و یا فسفات کم باشد، هورمونهای تنظیمکننده آنها را از ذخیره استخوانها برای مصرف دیگر دستگاههای بدن، تامین میکنند. برداشت بیش از حد از استخوانها میتواند باعث ضعیف شدن آنها بشود.
هورمونهای تنظیمکننده نقش مهمی در تعیین میزان ساخت استخوان در مراحل مختلف رشد دستگاه اسکلتی، کیفیت استحکام و توده استخوانها در طول زندگی دارند. در ادامه به معرفی و بررسی هورمونهای تنظیمکننده میپردازیم تا متوجه شویم که تاثیر آنها روی بافت استخوان چیست؟
هورمونهای تنظیمکننده کلسیم
سه هورمون تنظیمکننده کلسیم در سلامت استخوانها نقشی اساسی بازی میکنند.
- هورمون پاراتیروئید (Parathyroid Hormone | PTH): میزان کلسیم را تعیین، تجزیه و تشکیل استخوانها را تحریک میکند.
- کلسیتریول (Calcitriol): این هورمون از ویتامین D مشتق شده است. رودهها را تحریک میکند تا کلسیم و فسفات را به مقدار نیاز جذب کنند و همچنین استخوانها را مستقیم تحت تاثیر قرار میدهد.
- کلسیتونین (Calcitonin): تجزیه استخوان را مهار میکند و ممکن است با افزایش سطح کلسیم خون مقابله کند.

هورمون پاراتیروئید
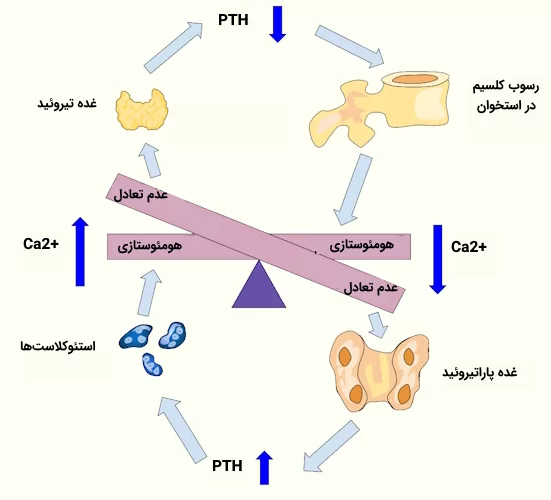
PTH توسط چهار غده کوچک مجاور غده تیروئید تولید میشود. این غدد به دقت سطح کلسیم خون را کنترل میکنند. آنها به تغییرات کوچک در غلظت کلسیم حساس هستند، به شکلی که وقتی غلظت کلسیم حتی اندکی کاهش مییابد، ترشح PTH افزایش مییابد.
PTH روی کلیهها تاثیر میگذارد تا کلسیم را حفظ کنند، همچنین تولید کلسیتریول را تحریک میکند که جذب روده ای کلسیم را افزایش می دهد. یکی دیگر از تاثیرات PTH برای افزایش حرکت کلسیم از استخوان به خون است که به این منظور استخوانها را هدف قرار میدهد.
تولید بیش از اندازه PTH را «هایپرپاراتیروئیدیسم» (Hyperparathyroidism) میگویند که میتواند منجر به تحلیل استخوان شود. PTH تشکیل و همچنین بازجذب استخوان را تحریک می کند. هنگامی که به طور متناوب مقادیر کمی از این هورمون تزریق میشود، تشکیل استخوان در درجه اول اهمیت قرار میگیرد، بنابراین استخوان ها قوی تر می شوند. این مبنای یک درمان جدید برای پوکی استخوان است.
هورمون دیگری به نام «پروتئین مربوط به هورمون پاراتیروئید» (Parathyroid Hormone-Related Protein | PTHrP) وجود دارد که به طور نرمال غضروف و رشد استخوان در دوران جنینی را تنظیم میکند، اما میتواند توسط بعضی از مبتلایان به سرطان، بیش از حد تولید شود. PTHrP در این صورت مانند PTH به فعالیت میپردازد و باعث تجزیه استخوان میشود، در ادامه میزان کلسیم خون به صورت غیرعادی بالا میرود. به این شرایط هایپرکلسمی بدخیم میگویند.
کلسیتریول
این هورمون از ویتامین D توسط آنزیمهای کبد و کلیه ساخته میشود و نام دیگرش «۱ و ۲۵ دیهیدروکسی ویتامین دی» (1,25 Dihydroxy Vitamin D) است. کلسیتریول روی بافتهای زیادی تاثیر میگذارد اما مهمترین فعالیتش، افزایش جذب کلسیم و فسفات از رودهها برای تامین مواد معدنی مورد نیاز استخوانها است.
ویتامین D از نظر فنی نباید ویتامین نامیده شود، زیرا یک عنصر غذایی ضروری نیست و میتواند از طریق تأثیر اشعه ماوراء بنفش خورشید بر کلسترول در پوست ساخته شود. بسیاری از افراد در رژیم غذایی خود به ویتامین D نیاز دارند زیرا به میزان کافی در معرض نور خورشید قرار نمیگیرند.
این نیاز از زمانی ایجاد شد که مردم شروع به زندگی در داخل خانه، پوشیدن لباس و حرکت به سمت شمال کردند. در عرضهای جغرافیایی شمالی، اشعههای خورشید در زمستان فیلتر میشوند و بنابراین به اندازه کافی قوی نیستند که ویتامین D مورد نیاز بدن در پوست تولید شود. در چنین شرایطی تاثیر کمبود ویتامین دی روی بافت استخوان چیست؟
کمبود ویتامین D منجر به یک بیماری میشود که در آن فرآیند معدنی شدن استخوان معیوب است. این بیماری در کودکان «راشیتیسم» و در بزرگسالان «استئومالاسی» نام دارد. این شرایط می تواند به درد استخوان، خم شدن و تغییر شکل پاها و شکستگی منجر شود. درمان با ویتامین D می تواند منابع کلسیم را بازیابی کند و از دست دادن استخوان را کاهش دهد.
کلسیتونین
کلسیتونین سومین هورمون تنظیمکننده کلسیم است که توسط سلولهای غده تیروئید تولید می شود، البته توسط سلولهایی متفاوت از سلولهای تولیدکننده هورمونهای تیروئیدی تولید می شود. کلسیتونین می تواند با غیرفعال کردن استئوکلاست ها از تجزیه استخوان جلوگیری کند، اما این اثر در افراد بالغ به نسبت گذرا است.
کلسیتونین ممکن است برای حفظ رشد استخوان و سطح طبیعی کلسیم خون در اوایل زندگی مهمتر باشد. کمبود یا میزان بیش از حد کلسیتونین در بزرگسالان، مشکلی در حفظ غلظت کلسیم خون یا استحکام استخوان ایجاد نمی کند. با این حال، کلسیتونین می تواند به عنوان دارویی برای درمان بیماریهای استخوانی استفاده شود.
در تصویر زیر مشاهده میکنید که TRH تولید شده توسط هیپوتالاموس، باعث تولید TSH میشود که توانایی تاثیر بر تیروئید را دارد. سپس اثرات کلسیتونین تولید شده توسط تیروئید در بافتهای مختلف دیده میشود.

هورمونهای جنسی
تا اینجای این مطلب از مجله فرادرس از تاثیر هورمونهای تنظیمکننده کلسیم گفتیم و حالا میخواهیم به سراغ هورمونهای جنسی برویم. نقش هورمونهای جنسی روی بافت استخوان چیست؟
هورمونهای جنسی در کنار هورمونهای تنظیمکننده کلسیم، تاثیر بسیار مهمی روی تنظیم رشد دستگاه اسکلتی و حفظ توده استخوانها و استحکام آنها دارند. هورمون زنانه «استروژن» و هورمون مردانه «تستسترون»، هر دو روی استخوانهای زنان و مردان تاثیرگذار هستند.
استروژن در کودکان و در اوایل بلوغ میتواند باعث افزایش رشد استخوانها شود. افزایش غلظتی که در انتهای بلوغ رخ میدهد، یک اثر به خصوص دارد، باعث میشود که افزایش قد متوقف شود. این اتفاق با بسته شدن صفحههای غضروف رخ میدهد که در انتهای استخوان دراز قرار دارند و اجازه افزایش طول استخوان را میدادند.
استروژن روی استئوبلاستها و استئوکلاستها برای مهار تجزیه استخوان در تمام مراحل زندگی، اثر میگذارد. همچنین ممکن است تشکیل استخوان را تحریک کند. کاهش استروژن در دوران یائسگی باعث تحلیل سریع استخوانها میشود. هورمون درمانی به طور گسترده برای جلوگیری از این اتفاق، مورد استفاده قرار میگرفت اما در حال حاضر به خاطر افزایش خطر ابتلا به سرطان سینه، سکته، لختههای خون و بیماریهای قلبی عروقی مورد بحث است.
تستسترون برای رشد استخوان مهم است جون هم میتواند به طور مستقیم روی استخوان تاثیر بگذارد و هم میتواند رشد ماهیچهها را تحریک کند. رشد ماهیچهها فشار بیشتری به استخوانها برای افزایش تشکیل استخوان میآورد. تستسترون در بدن منبع استروژن نیز هست. به این صورت که در سلولهای چربی میتواند به استروژن تبدیل شود.
استروژن برای استخوانهای مردان به اندازه زنان مهم است. در واقع، مردان مسنتر در مقایسه با زنان یائسه سطوح بالاتری از استروژن در گردش دارند.
دیگر هورمونهای مهم
هورمونهای دیگری نیز میتوانند استخوانها را تحت تاثیر قرار دهند، در حالی که وظیفه اصلی آنها حفظ سلامتی استخوان یا اثرگذاری بر اسکلت بدن نیست. هورمون رشد، هورمونهای تیروئیدی، کورتیزول، لپتین و انسولین جزو این هورمونها هستند. در ادامه خواهیم گفت که اثر هر کدام از این هورمونها روی بافت استخوان چیست.
هورمون رشد
هورمون رشد که توسط هیپوفیز تولید و ترشح میشود نیز یکی از تنظیمکنندههای مهم رشد اسکلتی است. این هورمون با تحریک تولید هورمون دیگری به نام «فاکتور رشد شبهانسولین» (insulin-like growth factor-1 | IGF-1) کار میکند، که به مقدار زیادی در کبد تولید و به خون آزاد میشود. IGF-1 در بافتهای دیگر به خصوص استخوان، زیر نظر هورمون رشد، به صورت محلی تولید میشود.
هورمون رشد ممکن است به صورت مستقیم استخوان را تحت تاثیر قرار دهد. هورمون رشد برای رشد ضروری است و در دوران بلوغ، به رشد اسکلتی سرعت میبخشد.
کاهش تولید هورمون رشد و IGF-1 با افزایش سن، ممکن است مسئول ناتوانی افراد مسن در ساخت و جایگزینی استخوان تحلیل رفته باشد. سیستم هورمون رشد و IGF-1، هر دو فرآیند تجزیه و تشکیل استخوان را تحریک میکند. اما تاثیر غالب آنها بر تشکیل استخوان است چرا که نتیجه آن افزایش توده استخوانی است.

هورمونهای تیروئیدی
هورمونهای تیروئیدی تولید انرژی کل سلولهای بدن، از جمله سلولهای استخوانی را افزایش میدهند. آنها میزان ساخت و تجزیه استخوان را بالا میبرند. کمبود هورمونهای تیروئیدی میتواند به رشد در کودکان آسیب بزند. میزان بیش از اندازه هورمونهای تیروئیدی میتواند باعث تجزیه بیش از حد استخوان و ضعیف شدن اسکلت شود. هورمون هیپوفیز که غده تیروئید را کنترل میکند یعنی هورمون محرک تیروئید (TSH)، ممکن است تاثیر مستقیم روی استخوان داشته باشد.
کورتیزول
کورتیزول که هورمون اصلی تولید شده توسط غده فوق کلیه است، یک تنظیمکننده کلیدیِ متابولیسم است و در توانایی بدن در پاسخ به استرس و زخم نقشی مهم دارد. این هورمون تاثیری پیچیده روی اسکلت بدن دارد. مقدار کم کورتیزول برای رشد نرمال استخوان ضروری است اما میزان زیادش رشد استخوان را متوقف میکند.
کورتیزول سنتز شده که به آنها گلوکوکورتیکوئیدها (Glucocorticoids) میگویند برای درمان بیماریهایی نظیر آسم و آرتروز استفاده میشود. این داروها میتوانند باعث تحلیل استخوان به خاطر کاهش تشکیل استخوان و افزایش تجزیه آن، بشوند.
انسولین و لپتین
بعضی از هورمونهای دیگر هم توانایی تاثیرگذاری روی استخوانها را دارند. انسولین برای رشد استخوان مهم است و پاسخ به سایر عوامل تحریک کننده رشد استخوان در افراد مبتلا به کمبود انسولین، مختل می شود. لپتین که توسط سلولهای چربی تولید میشود نیز روی استخوانها تاثیراتی دارد.
جمعبندی و جدولهای انواع سلولها و پروتئینها
در این مطلب از مجله فرادرس فهمیدیم که بافت استخوان چیست و اجزای مختلف آن را بررسی کردیم. در جدول زیر چهار نوع سلول اساسی شکلدهنده استخوانها با ذکر منشا و شکل سلولی و فعالیتشان خلاصه شدهاند.
| نوع سلول | منشا سلولی – شکل سلول | فعالیتها |
| استئوبلاستها | سلولهای بنیادی مزانشیمی – مکعبی | استخوانساز |
| سلولهای پوشاننده استخوان | استئوبلاستها – مسطح | جلوگیری از ارتباط مستقیم استئوکلاستها با ماتریکس استخوان |
| نقش در تمایز استئوکلاستها | ||
| استئوکلاستها | سلولهای بنیادی خونساز – چندهستهای و دارای Ruffled Border | تجزیه سلولهای استخوانی پیر یا آسیب دیده |
| تجزیه ماتریکس سلولی | ||
| استئوسیتها | سلولهای بنیادی مزانشیمی – ستارهشکل | تنظیم ماهیت پویای استخوان |
استخوان فقط از سلولهای استخوانی تشکیل نشده است. همانطور که در جدول آمده است، یکی از وظایف استئوبلاستها سنتز ماتریکس استخوان است که از دو بخش آلی و نمکهای غیرآلی ساخته شده است. مواد غیرآلی استخوان بیشتر از فسفات و کلسیم تشکیل شدهاند. در اصل استخوان به خاطر ماتریکس استخوان ذخیره فسفات و کلسیم محسوب میشود که این موضوع دلیل اثر هورمونهای مختلف بر استخوان برای آزاد کردن یون کلسیم است.
بخش آلی ماتریکس از سه دسته پروتئین مختلف شکل گرفته است. در جدول زیر با ذکر دستهبندی گفتهایم که پروتئینهای مختلف بافت استخوان چیست.
| دسته | پروتئینها | |
| پروتئینهای کلاژنی | انواع پروتئینهای کلاژن (۹۰ درصد کلاژن نوع ۱) | |
| پروتئینهای غیرکلاژنی | استئوکلسین | استئونکتین |
| استئوپونتین | فیبرونکتین | |
| سیالوپروتئین II استخوان | پروتئینهای مورفوژنتیک استخوان | |
| فاکتورهای رشد | ||
| پروتئوگلیکانهای کوچک غنی از لوسین | دکورین | بیگلیکان |
| لومیکان | استئوآدرین | |
| پروتئینهای سریک | ||
در ادامه مطلب گفتیم که بافت استخوان دو نوع دارد. لایه خارجی و سخت استخوانها را استخوان فشرده یا متراکم تشکیل داده است که وظیفه اصلیاش محافظت از کل دستگاههای بدن، آزاد کردن کلسیم و شکل دادن اهرمهایی برای حرکت است. واحدهای سازنده استخوان متراکم «استئون» است که در این ساختار استئوسیتها را درون فضاهایی به نام «لاکونا» میبینیم.
استخوان اسفنجی، بخش داخلی استخوانها را میسازد و شبکه متخلخلی از سلولها است. این بخش از استخوان رگهای زیادی دارد و گاهی مغز قرمز استخوان را در این بخش میبینیم. اما مغز استخوان چیست؟
مغز استخوان بافتی نرم است که به دو نوع مغز قرمز استخوان و مغز زرد استخوان تقسیم میشود. مغز قرمز استخوان مسئول خونسازی و مغز زرد استخوان نیز ذخیرهکننده چربی هستند. مغز استخوان دارای دو نوع سلول بنیادی است، سلولهای بنیادی مزانشیمی و سلولهای بنیادی خونساز.
در انتهای این مطلب به بررسی هورمونهای تاثیرگذار روی بافت استخوان پرداختیم. این هورمونها به سه دسته تقسیم میشوند.
- هورمونهای تنظیمکننده کلسیم: هورمون پاراتیروئید، کلسیتریول و کلسیتونین
- هورمونهای جنسی: استروژن و تستسترون
- دیگر انواع هورمونها: هورمون رشد، هورمونهای تیروئیدی، کورتیزول، انسولین و لپتین
این هورمونها روی رشد استخوانها و نقش آنها به عنوان مراکز ذخیره مواد معدنی اثرگذارند. گاهی این هورمونها برای درمان بعضی بیماریهای مربوط به استخوان به عنوان دارو تجویز و مصرف میشوند.
source