۵ بازدید
آخرین بهروزرسانی: ۱۴ اسفند ۱۴۰۲
زمان مطالعه: ۱۵ دقیقه
مغز مرکز اصلی کنترل اندامهای بدن است. هر اتفاقی که عملکرد این اندام را مختل کند منجر به اختلال در فعالیت سایر اندامها و حتی مرگ فرد میشود. سنکوپ یکی از اختلالهای مغز و حالتی است که هوشیاری فرد موقتا کاهش مییابد. در این مطلب توضیح میدهیم سنکوپ چیست و چگونه ایجاد میشود. در ادامه توضیح میدهیم عوامل ایجاد سنکوپ چیست.
سنکوپ حالیتی از کاهش هوشیاری است که به دلیل کاهش خونرسانی به مغز ایجاد میشود. نارساییهای قلبی-عروقی، اختلالهای سیستم عصبی خودمختار و کاهش فشار خون در حالت ایستاده سه دلیل اصلی سنکوپ است. سرگیجه، احساس تهوع، سیاهی رفتن چشم، کاهش شنوایی، تپش قلب، احساس ضعف و عرق کردن علائم سنکوپ هستند. تشخیص صحیح دلیل سنکوپ و افتراق آن از سایر حالتهای کاهش سطح هوشیاری نقش مهمی در درمان این اختلال دارد. در بعضی از موارد سنکوپ به دلیل بیماریهای خطرناک قلبی ایجاد میشود و بیمار باید در بیمارستان بستری شود. در این مطلب از مجله فرادرس انواع سنکوپ را به همراه دلایل ایجاد آن بررسی میکنیم و توضیح میدهیم روشهای تشخیص سنکوپ چیست.
سنکوپ چیست؟
«سنکوپ» (Syncope) حالتی است که هوشیاری فرد به دلیل «کاهش خونرسانی» (هیپوپرفیوژن | Hypoperfusion) به مغز کاهش مییابد. این حالت به طور ناگهانی اتفاق میافتد، زمان کوتاهی طول میکشد و معمولا بدون نیاز به مداخله درمان میشود. سنکوپ یکی از انواع «کاهش سطح هوشیاری موقتی» (Transient Loss of Consciousness | TLOC) است. این اختلالها علائم مشترک زیادی دارند اما بهوسیله علائم افتراقی از هم تشخیص داده میشود. علامت افتراقی سنکوپ کاهش جریان خون در مغز، علامت تمایزی «تشنجهای صرعی» (Epileptic Seizures) افزایش غیرطبیعی فعالیت مغز و علامت تمایزی «کاهش سطح هوشیاری موقتی به دلایل روانی» (Psychogenic TLOC) تغییر فرایندهای روانی است. زمان کوتاه، اختلال سیستم حرکتی، عدم پاسخ به محرکها و فراموشی در زمان کاهش سطح هوشیاری، علائم مشترک تمام اختلالهای کاهش سطح هوشیاری موقتی است.
چه بیماری هایی ممکن است با سنکوپ اشتباه گرفته شود؟
در بخش قبلی مطلب سنکوپ چیست توضیح دادیم بسیاری از علائم سنکوپ مشابه اختلالهای دیگر است. تشنج عمومی، «تشنج نسبی پییچده» (Complex Partial Seizures)، صرع پنهان، سودوکما، افتادن بدون کاهش سطح هوشیاری موقتی، «کاتاپلکسی» (Cataplexy)، خونریزی درونمغزی یا زیرشامهای، ایسکمی موقت کاروتید، سندروم دزدی زیرترقوهای، اختلالهای متابولیکی ازجمله کاهش قند خون (هیپوگلایسمیا)، کاهش اکسيژن خون (هیپوکسیا) و افزایش تهویه تنفسی همراه کاهش کربن دیاکسید خون (هیپوکاپنیا)، ایست قلبی، ایسکمی سرخرگهای مهرهای-قاعدهای مغز و کما اختلالهایی است که ممکن است با سنکوپ اشتباه گرفته شود. در این اختلالها خونرسانی به مغز کاهش نمییابد. جدول زیر علامت تشخیص افتراقی این اختلالها با سنکوپ را نشان میدهد.
| بیماری | علامت تشخیص افتراقی با سنکوپ |
| تشنج عمومی | |
| تشنج نسبی پییچده و صرع پنهان | بیمار روی زمین نمیافتد اما نسبت به محرکها پاسخی ندارد و پس از بازگشت از حالت بیهوشی فراموشی دارد. |
| سودوکما | بیهوشی از چند دقیقه تا چند ساعت طول میکشد. تعداد دفعات آن در روز زیاد است. |
| افتادن بدون کاهش سطح هوشیاری موقتی | بیمار به محرکها پاسخ میدهد و فراموشی ندارد. |
| کاتاپلکسی | بیمار روی زمین میافتد و عضلات او فلج میشود. به محرکها پاسخ نمیدهد اما فراموشی ندارد. |
| خونریزی درونمغزی یا زیرشامهای | هوشیاری به مرور کاهش مییابد و با سردرد شدید و علائم عصبی دیگر همراه است. |
| ایسکمی موقت کاروتید | بیمار هوشیار است اما اختلالهای سیستم عصبی مرکزی وجود دارد. |
| سندروم دزدی زیرترقوهای | این بیماری با علائم سیستم عصبی مرکزی همراه است. |
| اختلالهای متابولیکی | در این حالت بیمار ممکن است به جای بیهوش، نیمههوشیار باشد. زمان بیهوشی این حالت بیشتر از کاهش سطح هوشیاری موقتی است. |
| ایست قلبی | در این حالت بیمار بیهوش است اما بدون مداخله درمانی به هوش نمیآید. |
| ایسکمی سرخرگهای مهرهای-قاعدهای مغز | این بیماری همیشه با علائم سیستم عصبی مرکزی همراه است. در این حالت بیمار معمولا هوشیار است اما اگر بیهوش شد، زمان بیهوشی بیشتر از کاهش سطح هوشیاری موقتی است. |
| کما | زمان بیهوشی فرد در این اختلال بسیار بیشتر از کاهش سطح هوشیاری موقتی است. |
انواع سنکوپ چیست؟
کاهش فشار خون سیستمی همراه با کاهش جریان خون به مغز علت اصلی انواع سنکوپ است. تغییر ناگهانی جریان و فشار خون سیستمی به دلیل کاهش خروجی قلب یا کاهش مقاومت رگها ایجاد می شود. کاهش ناگهانی جریان خون به مدت ۶ تا ۸ ثانیه منجر و فشار سیستولی ۵۰ تا ۶۰ میلیمتر جیوه در قلب (۳۰ تا ۴۵ میلیمتر جیوه در مغز در حالت ایستاده) منجر به بیهوشی کامل میشود. سنکوپ انعکاسی، قلبی و ناشی از کاهش فشار خون در حالت ایستاده انواع اصلی سنکوپ است.
سنکوپ انعکاسی
در سنکوپهای انعکاسی مکانیسمهای غیرارادی سیستم عصبی تنظیم فشار خون، پاسخ مناسبی به محرکها نمیدهند. این حالت منجر به افزایش قطر رگ همراه یا بدون برادیکاردی، کاهش فشار خون سرخرگی و در نهایت کاهش جریان خون بافت مغز می شود. سنکوپ انعکاسی بر اساس نوع محرک به انواع «وازوواگال» (Vasovagal syncope | VVS)، «موقعیتی» (Situational Syncope)، سینوس کاروتید، غیرکلاسیک یا بیقاعده تقسیم میشود.
- سنکوپ وازوواگال: سنکوپ وازوووگال که به «غش کردن» (Faint) شناخته میشود به دلیل استرسهای احساسی ازجمله ترس و درد یا تغییر فشار خون در حالت ایستاده ایجاد میشود. این نوع سنکوپ با علائم اولیه تعریق، رنگپریدگی و احساس تهوع همراه است.
- سنکوپ موقعیتی: سنکوپ موقعیتی در شرایط خاص ازجمله پس از انجام حرکات ورزشی، تحریک لوله گوارش (بلع یا دفع مدفوع)، دفع ادرار، حین عطسه یا سرفه و حین خنده اتفاق میافتد.
- سنکوپ سینوس کاروتید: سنکوپ سینوس کاروتید به دلیل فشار زیاد به سینوس کاروتید در کردن ایجاد میشود. چرخش محکم گردن، پوشیدن لباسهایی با یقه تنگ و فشار مستقیم کاروتید منجر به ایجاد این سنکوپ میشود.
- سنکوپ بیقاعده: سنکوپ بیقاعده بدون محرک و علائم مشخص اتفاق میافتد و تشخیص آن بیشتر بر اساس حذف احتمال ابتلا به سایر سنکوپها است.
سنکوپ قلبی چیست؟
سنکوپ قلبی به دلیل آریتمیها و تغییرات ساختاری قلب ایجاد میشود. آریتمی قلب متداولترین علت سنکوپ قلبی است. این اختلالها با تغییر ویژیگیهای دینامیکی خون، خروجی قلب و جریان خون بافت مغز را کاهش میدهند. برادیکاردی (کاهش زیاد ضربان قلب) و تاکیکاردی (افزایش زیاد ضربان قلب) آریتمیهای قلب هستند که منجر به سنکوپ میشوند. اختلال در خودتحریکی گره سینوسی یا فیبرهای انتقال جریان الکتریکی از اینم گره یکی از دلایل آریتمیهای قلبی است. در این شرایط فشار خون به دلیل کاهش جریان الکتریکی، برادیکاردی و کاهش انقباض قلب، کاهش مییابد و منجر به کاهش جریان خون مغز و سنکوپ میشود.

بلاک رشتههای دهلیزی-بطنی یکی دیگر از عوامل برادیکاردی است که منجر به سنکوپ میشود. در این حالت سرعت انتقال جریان از گره سینوسی به گره دهلیزی-بطنی کاهش مییابد یا فیبرهای گره دهلیزی -بطنی جدا از گره سینوسی جریان تولید میکنند. تاکیکاردی ایجاد شده به دلیل اختلال جریان الکتریکی در دهلیزها یا بطنها عامل دیگر سنکوپ قلبی است. به علاوه مصرف بعضی از داروها با تغییر ضربان قلب منجر به سنکوپ فرد میشود. تنگی آئورت، کاهش خونرسانی به میوکارد قلب، افزایش قطر و «سختی دیواره بطن چپ» (هایپرتروفیک کاردیومیوپاتی | Hypertrophic Cardiomyopathy)، تومورهای قلب، بیماریهای پریکاردیوم، بیماریهای بدو تولد رگهای کرونری و آمبولی ریهها تغییرات ساختاری قلب است که منجر به سنکوپ میشود.
سنکوپ ناشی از کاهش فشار خون در حالت ایستاده
«کاهش فشار خون در حالت ایستاده» (Orthostatic Hypotension | OH) به معنی کاهش کاهش غیرطبیعی فشار خون سیستولی (۲۰ میلیمتر جیوه با بیشتر) به دلیل ایستادن است. این سنکوپ به دلیل مصرف بعضی از داروها ازجمله داروهای کاهش فشار خون، ادرارآورها، ضدافسردگیها و فنوتیازینها، کاهش حجم خون بهدلایل مختلف ازجمله خونریزی، اسهال و استفراغ و آسیب عصبی خودمختار ایجاد میشود. کاهش فشار خون در حالت ایستاده به سه دسته کلاسیک، ابتدایی و تاخیری تقسیم میشود.
- OH کلاسیک: در OH کلاسیک در حین ۳ دقیقه ایستادن فشار خون سیستولی فرد ۲۰ یا بیشتر از ۲۰ میلیمتر جیوه و فشار خون دیاستولی ۱۰ یا بیشتر از ۱۰ میلیمتر جیوه کاهش مییابد.
- OH ابتدایی: در OH ابتدایی فشار خون فرد بلافاصله پس از ایستادن بیش از ۴۰ میلیمتر جیوه کاهش مییابد. سپس فشار خون خودبهخودی و سریع به حالت عادی برمیگردد. در این حالت کاهش مدت زمان کاهش فشار خون و بروز علائم کمتر از ۳۰ ثانیه است.
- OH تاخیری: OH تاخیری در افراد مسن که مکانیسمهای جبران کاهش فشار کاهش انعطاف دیواره قلب کاهش یافته است، بیشتر ایجاد میشود. در این حالت فشار خون سیتولی به طور تدریجی در حین ایستادن کاهش مییابد.
تشخیص سنکوپ
کاهش هوشیاری موقتی معمولا با شرححال گرفتن از بیمار و معاینه چشمها تشخیص داده میشود. در ارزیابی اولیه بیمار باید به این پرسشها پاسخ داده شود که آیا اختلال ایجاد شده کاهش سطح هوشیاری بوده است؟ اگر پاسخ سوال اول بله بود، آیا کاهش سطح هوشیاری به دلیل سنکوپ بوده است؟ در صورتیکه احتمال سنکوپ بودن اختلال وجود دارد، آیا بیمار علائم بالینی واضحی دارد؟ و در آخر آیا بیمار علائمی از بیماریهای قلبی-عروقی خطرناک دارد؟ فرادرس در دورههای متفاوت، معیارهای مهم تشخیص سنکوپ در بخش اورژانس و علائم افتراقی آن تشنج را آموزش میدهد. اگر به اطلاعات جامع در مورد سنکوپ و نحوه تشخیص آن نیاز دارید، دیدن این فیلمهای آموزشی به شما پیشنهاد میشود.

اولین مرحله تشخیص سنکوپ در بیماری که دچار حملات کاهش سطح هوشیاری شده است، گرفتن شرححال کامل در مورد حملههای اخیر و قبلی از خود بیمار و افرادی است که کنار بیمار بودهاند. معاینات فیزیکی ازجمله اندازهگیری فشار خون در حالت ایستاده و به پشت خوابیده ضروری است. به علاوه انجام الکتروکاریوگرام به تشخیص سنکوپ کمک میکند. بر اساس نتایج این معاینات اقدامات بعدی انجام میشود.
- در صورت وجود احتمال آریتمی، نوار قلب بیمار تحت نظر گرفته میشود.
- در صورت سابقه بیماری قلبی، اختلالهای ساختاری قلب یا بیماریهای قلبی-عروقی بیمار اکوکاردیوگرافی میشود.
- در بیماران بالای ۴۰ سال ماساژ سینوس کاروتید انجام میشود.
- در صورت احتمال سنکوپ انعکاسی و وابسته به فشار خون حالت ایستاده تست تیلیت (تخت شیبدار) انجام می شود.
- در صورتی که احتمال خونریزی وجود دارد غلظت هموگلوبین یا هماتوکریت خون، زمانی که احتمال هیپوکسیا وجود دارد درصد اکسیژن و گازهای خون، زمانی که احتمال ایسکمی قبلی وجود دارد تروپونین خون و زمانی که احتمال آمبولی ریه وجود دارد غلظت D-دیمر خون بررسی میشود.
در ادامه علائم کمخطر و پرخطر حین سنکوپ، سابقه بیمار، پس از معاینه فیزیکی بیمار و پس از بررسی نوار قلب بیمار را مرور میکنیم.
- علائم کمخطر: علائم بیمار در شرایطی کمخطر است که:
- با علائم بالینی سنکوپ انعکاسی (تهوع، عرق، سردرد، احساس گرما و سرگیجه) همراه باشد.
- بعد از ایستادن طولانی مدت، ایستادن در مکانهای شلوغ یا ایستادن در گرمای شدید ایجاد شود.
- حین یا پس از مصرف غذا ایجاد شود.
- به سرفه، دفع ادرار یا دفع مدفوع تحریک شود.
- با چرخش گردن یا فشار سینوس کاروتید ایجاد شود. حین نشستن از حالت خوابیده ایجاد شود.
- بیماریهای ساختاری قلب وجود ندارد.
- بیمار سالها به سنکوپ با علائم سنکوپ اخیر دچار شده است.
- در معاینات پزشکی مشکلی وجود ندارد.
- نوار قلب بیمار مشکلی ندارد.
- علائم پر خطر: علائم بیمار زمانی کم خطر است که:
- بیمار اخیرا درد قفسه سینه، تنگی نفس، درد شکمی و سردرد داشته است.
- بیمار حین فعالیت یا در حالت خوابیده به پشت سنکوپ کرده است.
- بیمار پس از تپش قلب ناگهانی سنکوپ کرده است.
- سنکوپ بدون علائم ایجاد شده است.
- بیمار در حالت نشسته سنکوپ کرده است.
- سابقه ابتلا به بیماریهای شدید ساختار قلب و عروق کرونری وجود دارد.
- فشار خون سیستولی بیمار ناگهان در اورژانس به کمتر از ۹۰ میلیمتر جیوه کاهش مییابد.
- با معاینه رکتا مشخص میشود که احتمال خونریزی لوله گوارش وجود دارد.
- برادیکاردی (کمتر از ۴۰ ضربه در دقیقه) در زمان بیداری و زمانی که فعال عدم فعالیت ورزشی تداوم دارد.
- حین سیستول صدای اضافهای از قلب شنیده میشود.
- فیبریلاسیون دهلیزی آهسته (کمتر از ۴۰ ضربه در دقیقه) مشاهده میشود.
- برادیکاردی سینوسی ممتد (کمتر از ۴۰ ضربه در دقیقه)، بلاک سینوسی-دهلیز یا توقف سینوسی (بیشتر از ۳ ثانیه) در بیداری و عدم فعالیت ورزشی وجود دارد.
- بلاک درجه دوم و سوم موبیتز II دهلیزی-بطنی ایجاد شده است.
- بلاک فیبرهای بین بطنی، اختلال در انتقال جریان الکتریکی بین بطنها و افزایش ضخامت دیواره بطن دیده می شود.
- تاکیکاردی پیوسته یا ناپیوسته بطنی ایجاد شده است.
- الگوی بروگادای نوع I در نوار قلب وجود دارد.
- فاصله موج Q تا T اصلاح شده در تکرار نوار قلب ۱۲-لیدی بیشتر از ۴۶۰ میلیثانیه است.
- تغییرات ECG همراه ایسکمی حاد دیده میشود.
- برادیکاردی خفیف گره سینوسی در الکتروکاردیوگرام وجود دارد.
- بلاک درجه دو موبیتز I دهلیزی-بطنی و بلاک درجه اول گره دهلیزی-بطنی همراه افزایش فاصله PR ایجاد میشود.
مدیریت سنکوپ در اورژانس
برای مدیریت سنکوپ در اورژانس به این سه پرسش پاسخ داده شود که آیا اختلال جدی منجر به سنکوپ شده است؟ خطرات سنکوپ برای بیمار چیست؟ و آیا بیمار را باید به بیمارستان ارجاع داد؟ ممکن است سنکوپ یکی از علائم بیماریهای حاد باشد با شناخت این بیماریها میتوان بیمار را با روش مناسب درمان کرد. به علاوه تشخیص علت ایجاد سنکوپ تعیین میکند بیمار میتواند از اورژانس مرخص شود یا باید به بیمارستان منتقل شود. بر اساس معاینات اولیه بیماران به سه دسته دارای علائم کمخطر، دارای علائم پرخطر و بدون علائم کمخطر و پرخطر تقسیم میشوند که روند مدیریت آنها در اورژانس متفاوت است.
- بیماران دارای علائم کمخطر: انجام تستهای تشخیصی پس از ارزیابی اولیه برای این بیماران ضروری نیست. سنکوب این بیماران احتمالا از نوع انعکاسی، موقعیتی یا ناشی از ایستادن است. این بیماران بدون ارجاع به بیمارستان از اورژانس مرخص میشوند. اگر سنکوپ در این بیماران دوباره اتفاق افتاد باید یک متخصص سنکوپ آنها را معاینه کند.
- بیماران بدون علائم کمخطر و پرخطر: درمان این بیماران به نظر متخصص سنکوپ نیاز دارد. این بیماران نیاز به بستری ندارند و تستهای تشخیصی و درمان آنها به صورت سرپایی انجام میشود. اما ممکن است بر اساس نظر متخصص سنکوپ بستری شوند.
- بیماران دارای علائم پرخطر: برای این بیماران باید تستهای تشخیصی کاملتر انجام شود و ممکن است به درمان فوری نیاز داشته باشند. این بیماران باید ۶ تا ۲۴ در بیمارستان تحت نظر باشند. جدول زیر معیارهای تحت نظر گرفتن بیمار در اورژانس و ارجاع او به بیمارستان را نشان میدهد.
معیارهای تحت نظر داشتن بیمار در اورژانس برای سنکوپ چیست؟
در ادامه معیارهای تحت نظر داشتن بیمار در اورژانس را مرور میکنیم.
- بیماری ساختاری از قبل تشخیص داده شده و پایدار قلب
- بیماریهای مزمن شدید
- سنکوپ در حین فعالیت
- سنکوپ در حالت به پشت خوابیده یا نشسته
- سنکوپ ناگهانی و بدون نشانههای پیشآگاهی
- افزایش ضربان قلب در حین سنکوپ
- برادیکاردی یا بلاک رشتههای سینوسی-دهلیزی کم
- احتمال درست عمل نکردن دستگاههای مصنوعی (باتری قلب یا دریچههای مصنوعی) داخل بدن
- کمپلکس QRS پیش از تحریک
- تاکیکاردی بالای بطنی (SVT) یا فیبریلاسیون دورهای دهلیزها
- تشخیص آریتمی ارثی بر اساس ECG
- تشخیص کاردیومیوپاتی آریتموژنیک بطن راست (ARVC)
معیارهای ارجاع بیمار به بیمارستان برای سنکوپ چیست؟
لیست زیر معیارهای ارجاع بیمار به بیمارستان را نشان میدهد.
- وجود بیماری جدی منجر به سنکوپ
- ایجاد جراحت بر اثر سنکوپ
- نیاز به درمان سنکوپ
- نیاز به انجام آزمایشهای بیشتر ازجمله تحت نظر داشتن ECG، اکوکاردیوگرافی، انجام تست استرس و آنژيوگرافی
تست تشخیص سنکوپ چیست؟
در بخشهای قبلی این مطلب از مجله فرادرس توضیح دادیم که تشخیص صحیح علت سنکوپ در انتخاب روش درمانی مناسب نقش مهمی دارد. ماساژ سینوس کاروتید، چالش حالت ایستاده، تست عملکرد سیستم خودمختار، تحت نظر داشتن الکتروکاردیوگرام، تست الکتروفیزیولوژی، تست آدنوزین تریفسفات، اکوکاردیوگرافی، تست ورزش و آنژیوگرافی عروق کرونری، روشهایی است که برای تشخیص علت سنکوپ استفاده میشود.
ماساژ سینوس کاروتید
«بیشحساسی سینوس کاروتید» (Carotid sinus Hypersensitivity) پاسخ شدی بدن به فشار سینوس کاروتید است که منجر به برادیکاردی، افزایش قطر رگها و کاهش فشار خون میشود. برای انجام انگشت دوم و سوم روی سینوس کاروتید (جلوی ماهیچه جناغی-ترقوهای-پستانی، هم سطح لبه بالایی غضروف تیروئید) قرار میگیرد. اگر سنکوپ بیمار به دلیل حساسیت بیش از حد کاروتید باشد، با ۵ تا ۱۰ ثانیه ماساژ آسیستول بیمار از ۳ ثانیه بیشتر میشود یا فشار سیستولی آن بیش از ۵۰ میلیمتر جیوه کاهش مییابد. ماساژ سینوس کاروتید در حالت نشسته یا ایستاده و روی کاروتید چپ و راست انجام میشود. در صورتیکه که بیمار در سه ماه گذشته سابقه سکته مغزی، حمله ایسکمی موقتی یا حمله قلبی داشته مطلقا از این روش برای تشخیص سنکوپ استفاده نمیشود.
چالش حالت ایستاده
تغییر حالت بدن از خوابیده به ایستاده سبب حرکت خون از قفسه سینه به اندامهای تحتانی و ناحیه شکم میشود. در نتیجه بازگشت وریدی و خروجی قلب کاهش مییابد و اگر مکانیسم جبرانی برای آن وجود نداشته باشد، فرد سنکوپ میکند. ایستادن فعال، تست تیلت و تحت نظر داشتن ۲۴-ساعته فشار خون متحرک (ABPM) روشهای بررسی پاسخ بدن به تغییر حالت از خوابیده به ایستاده است.
- ایستادن فعال: از این تست برای تشخیص انواع کاهش فشار خون در حالت ایستاده استفاده میشود. در این روش به کمک فشارسنجهای مکانیکی یا دیجیتال فشار فرد در زمان تغییر حالت از نشسته به ایستاده اندازهگیری میشود. اگر فشار خون سیستولی فرد بیش از ۲۰ میلیمتر جیوه و فشار خون دیاستولی فرد بیش از ۱۰ میلیمتر جیوه کاهش یافت یا فشار خون سیتولی کمتر ۲۰ میلیکتر جیوه شد، سنکوپ به دلیل کاهش فشار خون در حالت ایستاده ایجاد شده است. همچنین اگر علائم سنکوپ در حالت ایستاده وجود دارد، در حالت حالت خوابیده وجود ندارد و در حالت نشسته کم است یا وجود ندارد به احتمال خیلی زیاد دلیل سنکوپ کاهش فشار خون در حالت ایستاده است. به علاوه اگر علائم سنکوپ بلافاصله پس از انجام فعالیتهای ورزشی، پس از میل کردن غذا یا در دمای بالا ایجاد شد، دلیل سنکوپ به احتمال زیاد کاهش فشار خون در زمان ایستادن است.
- تست تیلت: در تست تیلت بیمار روی تخت متحرک قرار میگیرد و فشار خون او در حالت خوابیده، ایستاده و زوایای مختلف اندازه گرفته میشود. در پروتکلهای مختلف این تست حالت پایدار اولیه، زمان انجام تست، زاویه شیب و نوع تحریک دارویی متفاوت است. این تست در دو مرحله انجام میشود. در مرحله اول پاسخ بدن بیمار به تغییر موقعیت را نشان میدهد. در مرحله دوم برای تقلید شرایط تمرینات ورزشی، ضربان قلب بیمار بهوسیله مصرف دارو (معمولا ایزوپروترنول یا نیتروگلیسرین) افزایش مییابد و سپس واکنش بدن نسبت به تغییر موقعیت بررسی میشود. این تست برای تایید تشخیص سنکوپ انعکاسی در ارزیابیهای اولیه، بررسی اختلال در سیستم عصبی خودمختار و تشخیص سندروم تاکیکاردی حین ایستادن انجام میشود. به علاوه با این تست میتوان کاهش سطح هوشیاری به دلایل روانی و تشنج را از سنکوپ تشخیص داد. اگر فشار خون بیمار در طول تست کاهش نیافت، تست منفی و اگر کاهش فشار خون، برادیکاردی یا کاهش فشار خون در حالت ایستاده همراه با سنکوپ یا علائم سنکوپ ایجاد شد، تست مثبت است.
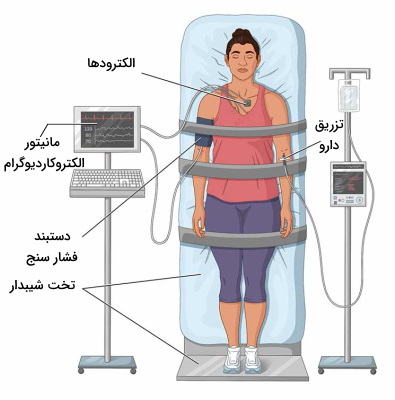
تست عملکرد سیستم خودمختار
تست عملکرد خودمختار پایه به تشخیص اختلالهای دستگاه عصبی خودمختاری کمک میکند که منجر به سنکوپ میشود. «مانور والسالوا» (Valsalva maneuver) و تست تنفس عمیق دو روش اصلی بررسی سیستم عصبی خودمختار است. مانوروالسالوا بازدم اجباری با گلوت بسته است. این حالت در بسیاری از فعالیتهای روتین ازجمله دفع مدفوع، باد کردن بادکنک و نواختن ساکسیفون ایجاد میشود. در این حالت افزایش فشار داخل قفسه سینه پریلود قلب را کاهش میدهد و کاهش پریلور مکانیسمهای جبرانی را فعال میکند. افزایش نیافتن فشار خون و ضربان قلب در این تست نشانه اختلال سیستم عصبی خودمختار و دلیل سنکوپ ناشی از کاهش فشار خون در حالت ایستاده است. در این حالت میزان کاهش فشار خون با نبود مکانیسم جبرانی با میزان آسیب سیستم عصبی خودمختار ارتباط مستقیم دارد. اما افت شدید فشار خون همراه عملکرد طبیعی قلب، تاییدکننده سنکوپ موقعیتی است.
تست تنفس عمیق برای بررسی عملکرد عصب واگ و تغییرات ضربان قلب انجام میشود. در این تست الکترودهای متصل به قفسه سینه، ساق پاها و انگشتان دست، افزایش حجم قفسه سینه، ضربان قلب و فشار خون را در تنفس آرام و عمیق ثبت میکند. در حالت فیزیولوژیک ضربان قلب در دم افزایش و در بازدم کاهش مییابد. در این حالت تغییرات ضربان قلب ۱۵ یا بیشتر از ۱۵ ضربه در دقیقه در افراد بالای ۵۰ سال سالم است و کاهش آن نشانه نشانهای از اختلال در عملکرد سیستم پاراسمپاتیک است.
تحت نظر داشتن الکتروکاردیوگرام
الکتروکرادیوگرام زمانی که احتمال سنکوپ قلبی وجود دارد و برای بررسی تاکیکاردی و برادیکاریدی متناوب تحت نظر گفته میشود. از این روش تشخیصی زمانی استفاده می شود که احتمال سنکوپ به دلیل آریتمی قلب بسیار زیاد است. الکتروکاردیوگرام را میتوان در بیمارستان، با دستگاه هولتر، دستگاه ثبت لوپ خارجی، دستگاههای اندازهگیری از راه دور و ایمپلنت ثبت لوپ تحت نظر گرفت. تنها بیمارانی که خطر آریتمی در آنها زیاد است، برای بررسی الکتروکاردیوگرام چند روز در بیمارستان تحت نظر قرار میگیرند.
دستگاه هولتر و ثبت لوپ لوپها دستگاههای همراه بیمار هستند. دستگاه هولتر نوار الکتروکاردیوگرام فرد را در ۲۴ تا ۴۸ ساعت یا چند روز ثبت میکند. یکی از معایب این روش این است که علائم در بازه تعریف شده بروز نمیکند و بازدهی تشخیصی آن ۱٪ تا ۲٪ است.
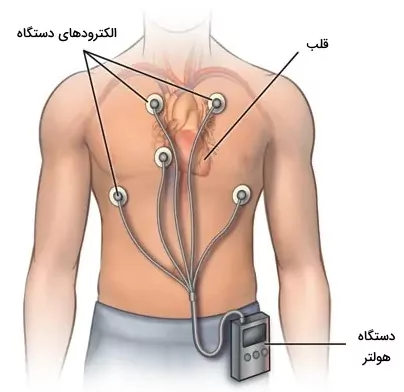
در دستگاههای ثبت لوپ، ECG مرتبا در حافظه دستگاه ثبت و پاک میشود. دستگاههای خارجی روی پوست و ایمپلنتها زیر پوست قفسه سینه قرار میگیرند. لوپهای خارجی پس از بروز علائم توسط بیمار فعال میشود و ۵ تا ۱۵ دقیقه از فعالیت قلب را قبل از سنکوپ ثبت میکند. لوپهای داخلی پس از فعال شدن توسط بیمار یا به طور خودکار فعالیت قلب را ثبت میکند. این دستگاهها از هولتر دقیقتر است. دستگاههای اندازهگیری، ECG را مرتبا یا با لوپ ۲۴ ساعته ثبت میکنند و به مرکز درمانی ارسال میکنند. اگر در دوره نظارت بیمار دچار سنکوپ نشد، بلاک درجه دوم و سوم موبیتز II، توقف انقباض بطنی بیش از ۳ ثانیه یا تاکیکاردی بالای بطنی و دهلیزی نشانه سنکوپ آریتمی و دلیل سنکوپهای قبلی است.
تست الکتروفیزیولوژی
تست الکتروفیزیولوژی برای بررسی جریان الکتریکی قلب انجام میشود. این روش برخلاف الکتروکاردیوگرافی تهاجمی است و الکترودهای آن به جای قرار گرفتن روی پوست قفسه سینه، بهوسیله سیم باریکی وارد قلب میشود. این روش زمانی استفاده میشود که دلیل سنکوپ با روشهای غیرتهاجمی مشخص نشده باشد. از این روش برای تشخیص برادیکاردی سینوسی بدون علائم، بلاک دوطرفه شاخههای بطنی و تاکیکاردی استفاده میشود.
تست آدنوزین
تست آدنوزین تریفسفات به تشخیص سنکوپ قلبی از غیرقلبی و بیماریهای ساختاری قلب کمک میکند. کاهش آدنوزین در پلاسما منجر به بلاک دورهای گره دهلیزی-بطنی یا سندروم سینوس کاروتید و افزایش آن در پلاسما منجر به سنکوپ وازوواگال میشود. در تست آدنوزین ۲۰ میلیگرم ATP به سرعت (کمتر از ۲ ثانیه) در حین الکتروکاردیوگرافی به بیمار تزریق میشود. بلاک گره سینوسی-دهلیزی همراه آسیستول بیش از ۶ ثانیه یا بلاک دهلیزی-بطنی بیش از ۱۰ ثانیه غیرطبیعی است. این تست در بیشتر بیمارانی که دلیل سنکوپ آنها در تستهای قبلی مشخص نشده است (به ویژه در سنکوپهای بدون علائم قبلی)، مثبت است.
اکوکاردیوگرافی
اکوکاردیوگرافی یکی دیگر از روشهای تشخیص سنکوپ قلبی است. بیماریهای ساختاری قلب با این روش تشخیص داده میشود.
تست ورزش در تشخیص سنکوپ چیست؟
تست ورزش برای بیمارانی انجام می شود که حین انجام حرکات ورزشی یا کمی بعد از سنکوپ کردهاند. در این تست ECG و فشار خون بیمار در حین ورزش و ریکاوری بعد از آن به دقت بررسی میشود. سنکوپهایی که حین حرکات ورزشی اتفاق میافتد بیشتر از نوع قلبی اما سنکوپهایی که پس از ورزش و در حین ریکاوری اتفاق میافتد بیشتر از نوع انعکاسی است. سنکوپ قلبی در این بیماران به دلیل بلاک دهلیزی-بطنی درجه دوم و سوم ایجاد میشود.
آنژیوگرافی عروق کرونری
آنژیوگرافی به تنهایی روشی برای تشخیص دلیل سنکوپ نیست و زمانی انجام میشود که احتمال ایسکمی میوکارد یا بسته شدن رگهای قلبی وجود دارد.
سوالات متداول سنکوپ چیست
در این بخش از مطلب مجله فرادرس تعدادی از سوالات پیرامون سنکوپ چیست را توضیح میدهیم.
تفاوت تشنج و سنکوپ چیست؟
سنکوپ و تشنج دو اختلال مغزی هستند که منجر به کاهش سطح هوشیاری موقتی فرد میشوند. بیهوشی ناشی از سنکوپ به دلیل کاهش یا توقف خونرسانی به بخشی از بافت مغز ایجاد میشود. اما بیهوشی ناشی از تشنج به دلیل افزایش ناگهانی و غیرقابل کنترل فعالیت بخشی از مغز ایجاد میشود.
نوار قلب چه کمکی به تشخیص سنکوپ میکند؟
بلاک فیبرهای بطنی و آریتمیهای قلب یکی از دلایل کاهش خونرسانی به مغز و سنکوپ است. با گرفتن نوار قلب میتوان اختلالهای قلبی و علت ایجالد سنکوپ را مشخص کرد.
source